Na první pohled je to jen malý zlomek investic a výdajů v českém veřejném zdravotním pojištění, kudy letos proteče bezmála 500 miliard korun. Přesto lze říct, že evropské peníze drží systém zdejší zdravotní péče v mnoha ohledech nad vodou. „Je zjevné, že bez této injekce by spousta investičních záměrů, ať už staveb, přístrojového vybavení nebo kybernetických prvků pro ochranu nemocnic nebyla realizována. Dopad evropských peněz je tedy hmatatelný a neoddiskutovatelný,” říká David Kotris, majitel poradenské společnosti enovation.
Například prostřednictvím Integrovaného regionálního operačního programu (IROP) z období 2014–2020, který rozděluje peníze z evropských strukturálních a investičních (kohezních) fondů, vzniklo či vzniká na 170 infrastrukturálních projektů za 11,4 miliardy korun. „Podpora byla určena na zvýšení kvality vysoce specializované onkogynekologické a perinatologické péče, na zvýšení kvality návazné péče a deinstitucionalizaci psychiatrické péče. IROP 2014–2020 ale financoval například i projekty na zvýšení kyberbezpečnosti českých nemocnic,“ říká ředitelka odboru evropských fondů a investičního rozvoje na ministerstvu zdravotnictví Kateřina Grygarová.
Jak zásadní jsou evropské prostředky pro české zdravotnictví, se ukázalo během pandemie, kdy do Česka přitekly mimořádné peníze díky dodatečnému investičnímu nástroji REACT‑EU, který vznikl právě jako reakce EU na šíření viru covid‑19. Do českého zdravotnictví díky tomu míří prostřednictvím 210 projektů zhruba 23,5 miliardy korun z Evropské unie.
„Projekty na rozvoj infrastruktury nemocnic s urgentními příjmy jsou navíc výjimečně financovány ze sta procent z EU prostředků a mohly být použity i na území hlavního města Prahy. Musí být dokončeny do konce tohoto roku a do českého zdravotnictví přinášejí investice nebývalého rozsahu,“ vysvětluje Grygarová.
Unijní peníze šly do českého zdravotnictví v uplynulých letech i prostřednictvím dalších, běžných programů. Projekty „měkkého“ charakteru umožňoval v programovém období 2014–2020 financovat Operační program Zaměstnanost. Díky němu bylo ve zdravotnictví možné zaplatit některé systémové změny. Příkladem je start reformy péče o duševní zdraví, jehož nejviditelnějším výsledkem byl vznik celkem 29 center duševního zdraví. Jde o služby umožňující osobám s duševními onemocněními žít v domácím prostředí.
„Pomoc byla využita například i na zavedení paliativní péče v nemocnicích. Díky projektu je specializovaná péče pro osoby na konci jejich života již standardně hrazena z veřejného zdravotního pojištění,“ říká Grygarová.
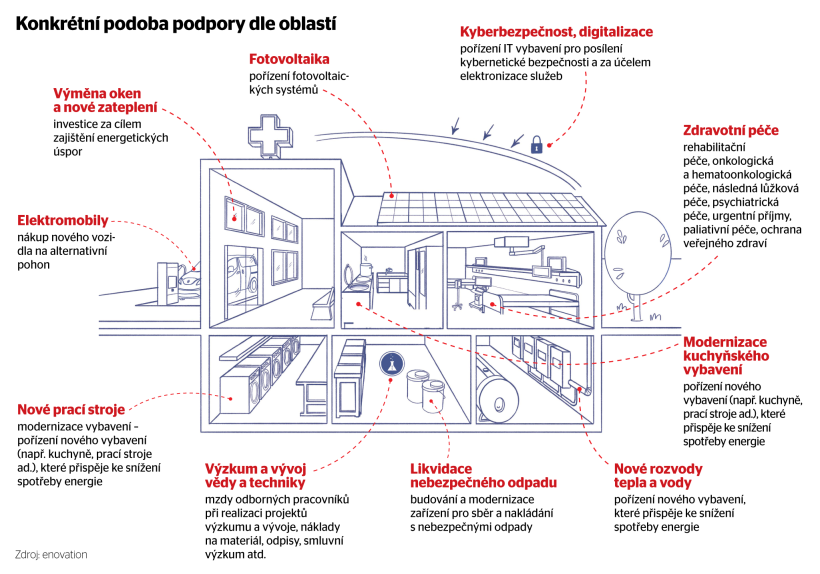
Konkrétní podoba podpory dle oblastí
Mnohé české nemocnice pak z EU získaly prostředky na energetické úspory. Například díky Operačnímu programu Životní prostředí je nyní ve Fakultní nemocnici v Motole zateplován takzvaný modrý pavilon. Z Operačního programu Výzkum, vývoj a vzdělávání byly financovány některé výzkumné projekty. Jeden z největších vytvořila Fakultní nemocnice u sv. Anny v Brně – Czecrin pro pacienty je zaměřen na zavádění inovativních moderních terapií.
V aktuálním programovém období 2021–2027 se typ projektů podle Grygarové v podstatě nemění, jen se přidávají nová témata. Cílená podpora do zdravotnictví bude opět ve své investiční podobě (například na stavby nových pavilonů či nákup moderních přístrojů) směřovat z Integrovaného regionálního operačního programu 2021–2027. Podpora změn a takzvaných měkkých programů je přichystána v balíčku Operačního programu Zaměstnanost plus. „Jako nový prvek podpory z EU je možné vyhodnotit Národní plán obnovy, který jde mimo standardní evropské fondy a do českého zdravotnictví přináší prostředky na další aktivity zejména v onkologii,“ říká Grygarová.
Zdravotnictví využívá evropských dotací velmi efektivně, a to navzdory jejich částečně chaotickému nastavení.
Úspěch navzdory složitě nastavenému systému
Jak říká Kotris, české zdravotnictví využívá možností evropských dotací, navzdory jejich částečně chaotickému systému nastavení, velmi efektivně. Primárně to podle něj souvisí s erudicí managementu českých a moravských nemocnic, a hlavně jejich ochotou se do složitého systému ponořit a získat pro své nemocnice co nejvíce zdrojů. „Po příspěvcích z veřejného zdravotního pojištění jsou evropské dotace totiž prakticky jediným velkým příjmem nemocnic, což jejich ředitelé pochopili a naučili se je velmi rychle a efektivně využívat,“ popisuje současný stav. Peníze do nemocnic podle něj stále proudí i díky obrovskému nasazení úředníků na ministerstvech.
11,4 mld. Kč
je hodnota 174 projektů v českém zdravotnictví, na nichž se podílely evropské prostředky v letech 2014 až 2020.
2,7 mld. Kč
Tolik přiteklo do českého zdravotnictví evropských peněz v rámci Operačního programu Zaměstnanost plus.
Jak ale šéf enovation dodává, systém je často poměrně složitý a přidává to práci jak ministerským úředníkům zodpovědným za čerpání, tak nemocnicím jakožto příjemcům dotací. Oproti zmíněnému programu REACT EU je nyní navíc podle něj evropských peněz relativně málo a nemocnice proto musí být efektivní a pečlivě si rozmyslet, na co vlastně budou finance žádat.
I tak jsou nemocnice vždy závislé na tom, jak ministerstva dotační výzvy načasují a zda je nebudou odsouvat, což se děje poměrně často. Především vždy závisí na tom, jak státní úředníci ve výzvách nastaví okruhy žadatelů a plnění. „Proto se nemocnice často do ideální dotační výzvy jednoduše svým záměrem nevejdou anebo se výzva otevře až v momentě, kdy už musely akutní stav řešit vlastními silami a nečekat na danou výzvu,“ říká Kotris.
Jako příklad uvádí výzvu číslo 31 a 32 IROP, která byla určena pro zvýšení kvality návazné zdravotní péče. Těsně před jejím otevřením ministerstvo pro místní rozvoj přidalo omezující podmínku, která z ní vylučovala lázeňství. Ačkoliv mnohé balneo podniky s výzvou dlouhodobě počítaly a měly připravené projekty, k penězům se prostě nedostaly.
Rozhodnutí se ukázalo jako neprozíravé. „Nyní se zdá, že výzva nebude dočerpána, a protože v ní zůstává stále poměrně velká alokace peněz, po půl roce ministerstvo omezující podmínku vypustilo,“ říká Kotris. Potíž je ale v tom, že lázně s ničím podobným už nepočítaly a začaly projekty realizovat z vlastních zdrojů. I když je pro ně tedy nyní výzva otevřená, nemohou jim už vzniknout uznatelné náklady z příslušných projektů.
Dalším problémem podle experta na tuto oblast je, jak se prodlužuje spouštění výzev. To sice příliš nevadí v případě programu IROP, je to ale problémem u Národního plánu obnovy (NPO), neboť je časově limitován a tyto projekty se zkrátka musí celé realizovat co nejdříve „Jakékoliv odklady proto zvyšují riziko, že se peníze budou vracet zpět do rozpočtu EU jakožto nevyčerpané, a ještě s velkou ostudou pro Česko,“ říká Kotris.
Bojím se, že za pár let budeme mít světové vybavení, ale systém zdravotní péče bude stále podobný tomu z minulého století.
Některé výzvy jsou z pohledu jeho společnosti, tedy toho, kdo je na straně nemocnice a snaží se jí pomoci dotaci získat, také poněkud nešťastně nastavené. Jako příklad uvádí výzvu na psychiatrickou péči, jež je svazována povinnou podmínkou zvýšení počtu lůžek. „To obnáší pochopitelně jednání s pojišťovnou, u něhož není zaručen úspěch, a také jde proti konceptu center duševního zdraví založených na ambulantním přístupu. Daná výzva tedy nezohledňuje potřeby stávajících poskytovatelů, kteří neplánují zvyšování počtu lůžek, ale potřebují modernizovat stávající prostory, vybavení, případně zdravotnické přístroje,“ vysvětluje majitel enovation.
Chybí nám leadership na státní úrovni
Podle Jakuba Hlávky z Iniciativy pro efektivní zdravotnictví, což je nezávislý projekt z dílny klinických a neklinických odborníků v českém zdravotnictví, je při čerpání evropských peněz největším problémem zřejmě roztříštěnost jejich využití. Peníze z EU podle něj sice pomáhají s dílčími změnami k lepšímu, ale na národní úrovni chybí jasný leadership pro zdravotnictví jako celek.
„Tedy například jak nastavit strukturu péče, aby byla efektivní, i pokud bude poskytovatelů méně a pacientů více, jak lépe zapojit technologie do prevence a včasného záchytu nemocí a jejich léčby nebo jak alokovat omezené lidské a ekonomické zdroje, aby bylo zdravotnictví i nadále dostupné pro všechny obyvatele,“ říká Hlávka. Lepší roli by v tom podle něj mohly sehrát české veřejné instituce, pokud by systematicky sbíraly data o kvalitě a dostupnosti, plánovaly budoucí potřeby na národní úrovni a pomáhaly koordinovat přípravu projektů na využití evropských prostředků co nejlepším možným způsobem.
„Obávám se, že za několik let bude už mnoho poskytovatelů mít skutečně světové vybavení, ale systém zdravotní péče jako takový a úhrad za ni bude stále víc podobný tomu z minulého či předminulého století, úplně jiný než v nejpokročilejších zdravotnických systémech světa, od Skandinávie až po Singapur,“ vysvětluje Hlávka.
S přispěním Kateřiny Šafaříkové
Zaujal vás článek? Pošlete odkaz svým přátelům!
Tento článek je odemčený. Na tomto místě můžete odemykat zamčené články přátelům, když si pořídíte předplatné.
 Aktuální číslo časopisu Ekonom
Aktuální číslo časopisu Ekonom


 Petr Kain
Petr Kain